月经周期全攻略
目录:
摘要
正常月经周期的定义
周期频率调节
排卵事件节点
重要概念
卵巢储备
卵母细胞闭锁
类固醇性激素
卵泡期及激素变化特点
黄体期及激素变化特点
优势卵泡的发育过程
卵泡期、排卵时黄体期的性类固醇的生产率
卵泡期分期
卵泡期和生育能力
卵泡类型
卵泡动力学和卵泡发生过程的说明
窦卵泡类型
排卵过程及激素变化
超声检查中的子宫内膜类型
月经周期的内分泌调节
围绝经期月经特征
~~~~~~~~~看到最后有彩蛋~~~~~~~~
摘要
正常的月经周期代表一个协调的连续事件,每月重复,有规律的时间间隔,其中下丘脑参与 GnRH 的分泌,垂体分泌促卵泡激素和黄体生成素 (LH),卵巢对这些激素,招募优势卵泡并分泌雌二醇和抑制素 A。
雌二醇刺激子宫内膜增殖和宫颈粘液的产生。雌二醇的峰值触发 LH 的释放,负责排卵和黄体后部分泌黄体酮,反之,如果它没有受到 hCG 的刺激(怀孕),黄体会在 14 天后退化。
正常的持续月经周期为28 ± 7 天,接受同一女性 ±2 天的波动作为正常模式,即所谓的规律周期。
提示:关于月经长度,这里有不同意见:生殖生物学贺医生:月经周期长度可以预测试管婴儿成功率?受精发生在输卵管的远端三分之一处,受精的受精卵以morula桑椹胚状态到达,4 天后植入子宫内膜。一旦达到囊胚状态,它就会从其毛茸茸的区域分离(孵化),并在排卵后植入窗口打开时(第 7-9 天)植入接受性的子宫内膜。
妊娠的第一个标志是在母血中检测到 β-hCG阳性。不超过25%的夫妻可以达到妊娠。
正常月经周期的定义
- 月经周期持续 28 ± 7 天。
- 只有三分之一的患者每 28 天进行一次周期
- 82%的女性在22天和32天之间波动
- 当频率的变化不超过 2 天时,一个周期被称为定期。
- 每个周期的持续时间是从月经的第一天到下次月经的前一天计算的。
周期频率受下丘脑-垂体-性腺轴调节
- 促卵泡激素 (FSH) 和促黄体生成素 (LH) 等激素必须在达到其卵巢效应器水平
- 并在那里必须完成卵泡募集和发育优势卵泡
- 分泌足够量的雌二醇以获得子宫内膜容受性
- 但也直接参与反馈- 循环的调节控制。
- 在生殖寿命的极端阶段,从初潮开始后的第一个2年和围绝经期过渡期间,周期表现出更多的不规则性。
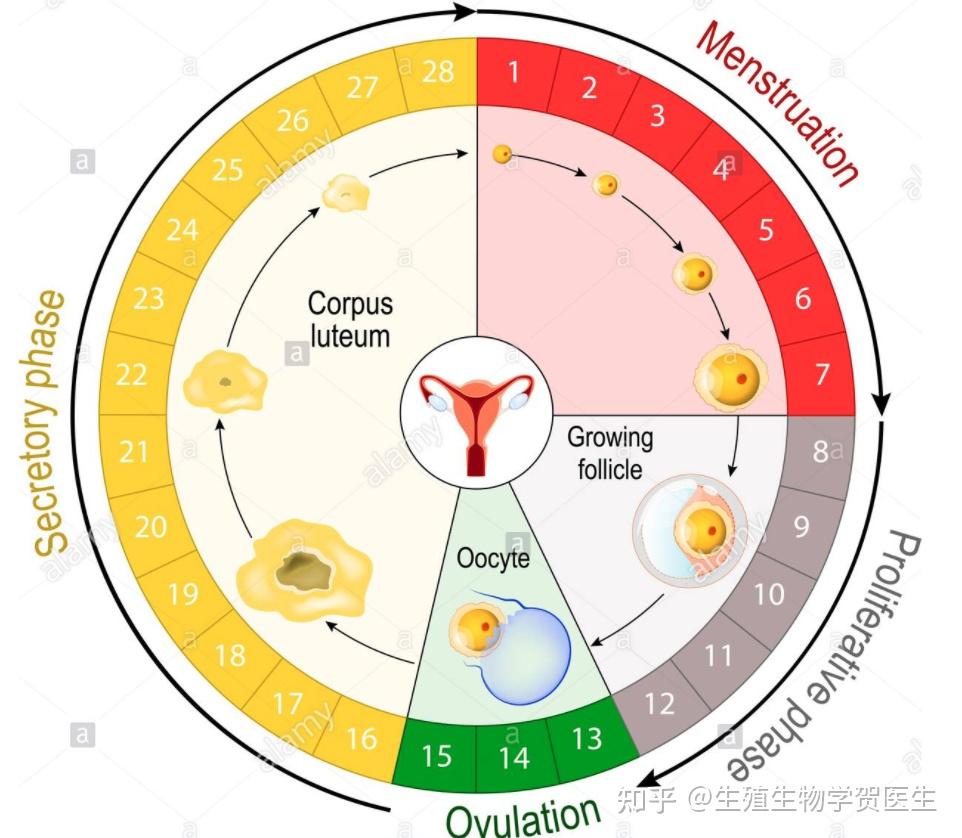
按照排卵事件为节点,卵巢周期可以分两个阶段:
- 第一个阶段,从周期开始到排卵,称为卵泡期或增殖期。
- 第二个阶段,在排卵期和下一次月经之间开始之间,称为黄体期或分泌期。
- 卵泡期的特征是含有卵母细胞胚珠和卵泡细胞的附属物的卵泡成熟,
- 黄体期得名于孵化后,卵母细胞离开后的空卵泡腔,转变为黄体并继续产生雌激素,但也会释放大量的黄体酮。
- 先於黄体期是LH的显著增加,排卵事件标志着黄体期的开始;
- 比较不同的女性时,发现黄体期持续的天数为 ±14 天,相当稳定。
- 在此阶段,女性的平均总体体温始终比卵泡期高 0.5°C。
- 如果没有胚胎植入,子宫内膜就会脱落,导致月经,月经具有正常的容量参数,最多 80 毫升,持续时间为 3-8 天,内容物,没有凝块和症状,没有疼痛。
- 认为守恒的周期性表示下丘脑-垂体-性腺轴是健康的。卵巢不会交替排卵。
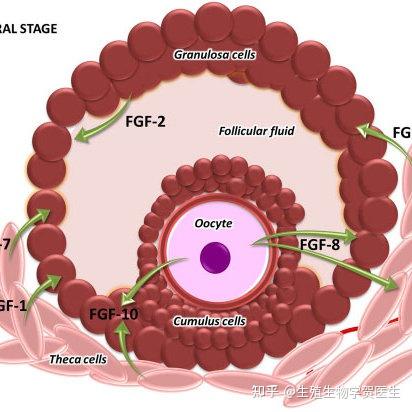
重要概念
卵巢储备
- 它对应于女性拥有的卵泡数,它在胎儿期被定义,然后卵泡数逐渐减慢。
- 出生时,每位女性都会形成固定数量的卵子,随着岁月的流逝,这些卵子会逐渐丢失(闭锁) 延迟生育是不推荐的,因为在较高的年龄有可能在计划怀孕时没有质量好的卵子。
- 在女性中,38-40 岁的生育率低于 25-30 岁。卵母细胞闭锁是一个持续的过程,即使使用无排卵或怀孕也不会停止。
卵母细胞闭锁
卵泡凋亡的机制似乎有助于选择最佳的卵母细胞。
在胎儿早期,卵巢中形成约 7,000,000 个卵母细胞。
出生前,由于细胞凋亡(程序性死亡)机制,卵子储备已减少到三分之一。
出生时,卵巢中只剩下 1-200 万个卵母细胞,而在青春期,通常有 300,000 个可用于最终排卵。
出生时,卵巢中只剩下 1-200 万个卵母细胞,而在青春期,通常有 300,000 个可用于最终排卵。
事实上,它们在整个生命周期中只会排卵 400 到 500 次。
然后,通过女性的生殖生命,在青春期和更年期之间,将有大约 250,000 个卵泡注定死亡,在围绝经期达到不到 1000 个(图 1)。

类固醇性激素——雌激素和黄体酮:
- 雌激素是由卵泡颗粒、黄体和胎盘(如果怀孕)产生的类固醇激素。
- 它的合成来自胆固醇分子。
- 如果怀孕,黄体酮是由黄体和胎盘合成的。
- 在雌激素中,最有效的是雌二醇。
- 他们的生物效应是:
- 女性生殖器:它们在性周期中刺激女性性器官的生长发育和子宫内膜的增殖。
- 乳房:它们有利于乳腺导管的生长,并且在一定程度上负责青春期乳腺的发育。
- 骨骼:它们调节破骨细胞活性并刺激成骨细胞活性,因此它们对于维持足够的骨矿化至关重要。
- 心脏代谢:雌激素可以放松小动脉平滑肌,增加高密度脂蛋白胆固醇,降低低密度脂蛋白胆固醇,这与女性心血管疾病的发病率降低有关,尤其是在更年期之前。
- 孕酮也是一种类固醇激素。它负责子宫内膜的孕期变化。在乳房上,黄体酮刺激腺体小叶的发育,其作用与雌激素的作用互补。
- 孕酮是产热的,有助于一些女性在排卵后基础温度升高。
Follicular phase 卵泡期
卵泡期从月经的第一天开始。卵巢卵泡的发育,称为卵泡发生,在排卵期间成熟卵泡释放之前的月经周期的最后几天开始(图 2)。
卵泡期从月经开始
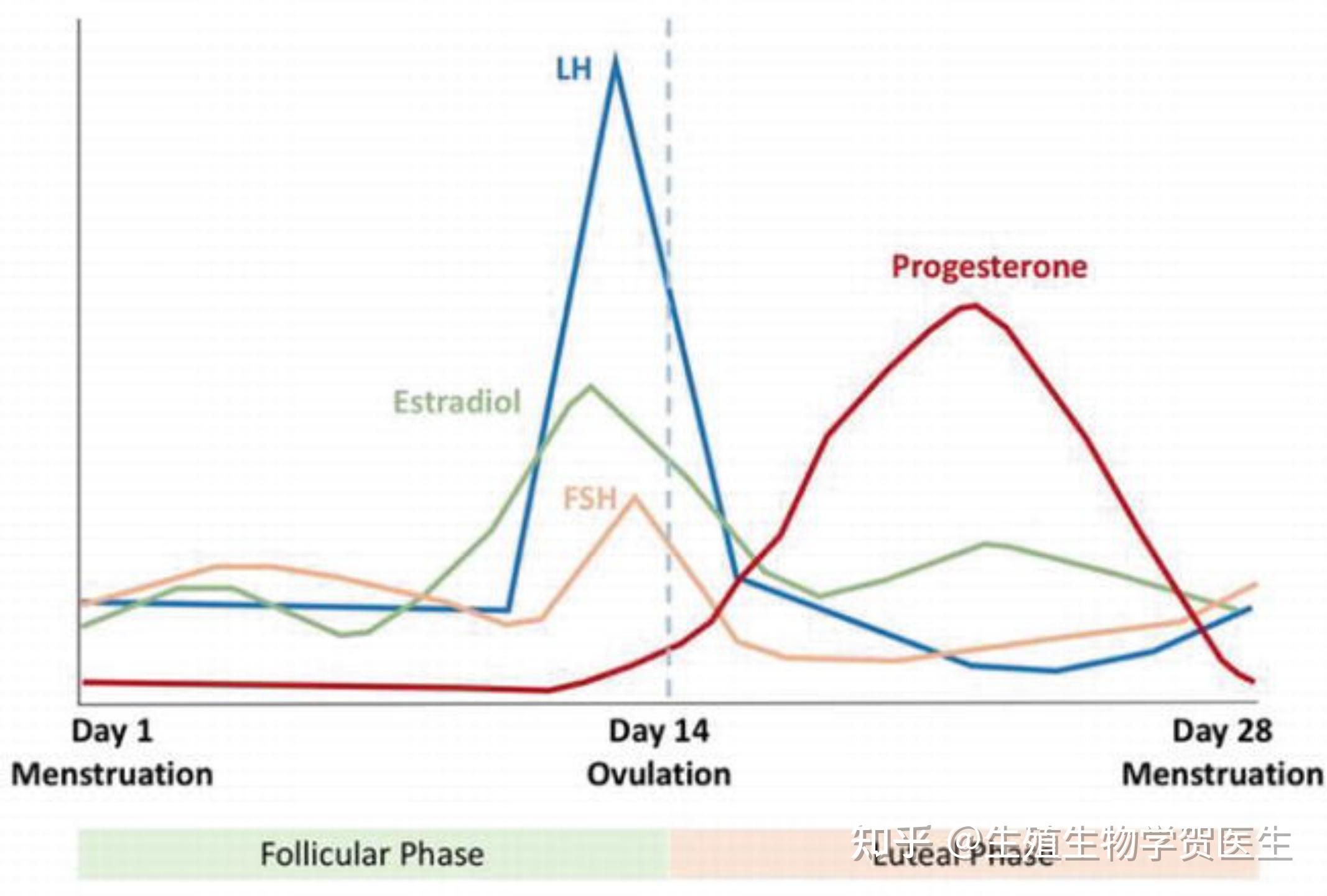
- 垂体前叶释放的促卵泡激素 (FSH) 增加并刺激卵泡生长和雌二醇的产生。卵泡产生的 17 β-雌二醇对 FSH 产生负反馈。
- 由于优势卵泡的生长,雌二醇继续增加。
- LH 急剧增加以触发排卵。
排卵后立即开始黄体期
- 黄体产生黄体酮和17 β-雌二醇,孕酮和雌二醇的浓度降低,
- 除非已确定怀孕,否则月经会开始一个新的周期。
- 固醇的释放会在黄体功能期结束时减少。
- 这两种下降都有助于通过中枢水平的反馈减少 FSH 的释放,这取决于下丘脑 GnRH 的搏动。
- 抑制素 B 在周期中主导卵泡期,而抑制素 A 主导黄体期。
- FSH 的逐渐升高允许同时募集许多卵泡。
- 然而,只有一些持续存在,在大约 99% 的周期中,只有优势卵泡注定会在下一个月经周期排卵。
- 剩下的 1% 具有共显性,即两个优势卵泡,最终可以在多胎妊娠的风险下产生双排卵。
- 在 19 至 42 岁的女性中,卵泡期的平均持续时间为 14.6 天,然而,准确地说,每个女性处于周期的哪个阶段是非常困难的,原因如下:
- 月经周期的持续时间变化很大,即使在年龄相近的年轻女性中,也有 25 到 34 天的变化。
- 通常发生在生育期(从初潮到更年期)期间发生的变化。
- 一些女性在月经初潮后的前 2 年和绝经前的 4-6 年可能有较长且不规则的周期,很多时候与大量子宫出血有关。
- 除了周期的两个阶段都有广泛的表现外,卵泡期可能持续 10 到 23 天,黄体期可能持续 7 到 19 天。
- 只有 10% 的周期为 28 天的女性显示出 14 天的卵泡期和黄体期。
- 变异性更多地取决于卵泡期,卵泡期随时间变化 ±3-7 天,具体取决于每个周期的中间卵泡期开始时的雌激素释放 (ETO),这是周期持续时间的主要解释.
- 最后,尽管周期长度正常,但 7% 的 25-39 岁女性可能会出现无排卵,尽管更频繁地观察到更短或更长的周期,尤其是在初潮后早期和绝经前期(60% 在 10 到 14 岁之间) 34% 超过 50 岁),如图
在优势卵泡 (DF) 的发育过程中,描述了三个步骤,即招募、选择和优势(图 )。招募阶段在月经周期的第 1-4 天发展。
在卵泡期,FSH 负责在那些仍然可用的卵泡中进行招募。在周期的第 5 天和第 7 天之间,通常会发生卵泡选择,只允许一个卵泡,即优势卵泡 (FD) 排卵,其余的则经历闭锁。
颗粒细胞分泌的抗苗勒管激素(AMH)也参与优势卵泡FD的选择
在周期的第 8 天,优势卵泡FD 促进自身生长,抑制其他卵泡的成熟。
在卵泡期,雌二醇血浆水平随着颗粒细胞数量的增加和优势卵泡 DF 的增长而升高。
FSH 受体仅存在于颗粒细胞的细胞膜中。黄体后期FSH的增加诱导其自身的FSH受体,并最终通过转化从膜细胞扩散的雄烯二酮来增加颗粒细胞的雌二醇分泌
- LH 峰值前几天的优势卵泡 (DF) 直径和每个卵泡直径的雌二醇血浆浓度(曲线为第 95 个和第 5 个百分位数)。
- 重要的是要指出 FSH 受体数量的增加是由于颗粒细胞数量的增加,而不是由于颗粒细胞上 FSH 受体浓度的增加。
- 在卵泡发育的第二阶段,每个颗粒细胞有 1500 个 FSH 受体,在 DF 生长的其余阶段,FSH 受体的数量保持不变。
- 雌二醇分泌的增加也会上调它们自身的受体,从而增加颗粒细胞中雌二醇受体 (ER) 的总量。
- 另一方面,在雌二醇存在的情况下,FSH 会刺激相同细胞中 LH 受体的形成,从而允许分泌少量的孕酮和 17-羟基孕酮 (17 OHP),从而对垂体产生正反馈。
- 已经致敏的雌激素增加,从而使促黄体生成素(LH)的释放达到峰值。
- FSH 还刺激许多类固醇生成酶,例如芳香酶和 3β-羟基类固醇脱氢酶 (3β-HSD)。
还有其他信号通路会影响卵泡膜细胞的分化,不仅是 LH,
还有胰岛素样 3 (INSL3),
它们似乎调节 LH 介导的雄激素生物合成并增加卵泡细胞凋亡和黄体退化,产生的骨形态发生蛋白 (BMP)由拮抗 LH 和 INSL3、生物钟基因、雄激素和雌激素和 (2) theca 相关的血管、免疫和成纤维细胞的作用的颗粒细胞和/或卵母细胞,以及发挥作用的细胞因子和基质因子在卵泡生长中的关键作用
在表 1 中,显示了卵泡期、排卵时黄体期的性类固醇的生产率。

与颗粒细胞不同,LH 受体在月经周期的所有阶段都位于卵泡膜细胞上。 LH 受体刺激颗粒细胞。 LH 刺激雄烯二酮的产生,并在较小的水平上刺激膜细胞产生睾酮。
然后雄烯二酮被转运到颗粒细胞,在那里被芳香化,最后变成雌二醇 17-β-羟基类固醇脱氢酶 I 型。 这被称为卵巢合成调节的两个细胞和两个促性腺激素的假设
正常的卵泡期分为两个阶段:
(a) 早期
(b) 中期
(c) 晚期,以便更好地了解最终导致排卵的内分泌事件。
早期卵泡期(第 1-4 天):
从月经的第一天开始。由于前一周期黄体释放的雌二醇、黄体酮和抑制素 A 减少,FSH 升高导致卵泡募集,从而使颗粒细胞中的 LH 受体数量增加。在这个阶段,雌二醇的血浆水平往往保持在较低水平。
中期卵泡期(第 5-7 天):
随着 FSH 诱导的卵泡募集和生长的进展,由于 CYP19(一种存在于颗粒细胞中的 FSH 依赖性芳香酶)的活性增加,雌二醇以渐进方式缓慢增加。获得最多 FSH 受体数量的卵泡可能会芳香化更多的雌二醇并成为优势卵泡。
其他具有较少 FSH 受体的卵泡出现闭锁。对于雌激素合成,膜细胞必须在 LH 的刺激下产生雄激素,并使其扩散到颗粒细胞。
同时,两种糖蛋白,激活素和抑制素,在鞘膜细胞和颗粒细胞中产生,具有局部作用。
- 抑制素 B 发挥垂体负反馈作用,增强雌二醇的作用并抑制 FSH 的合成和释放
- 这将是一种获得优势的机制,从而使发育得更好的卵泡具有优势。
- 雌激素骤升(ETO)标志着卵泡优势的成功建立。
- FD 发育其内部膜并增加对 LH 的接受性,LH 通过将胆固醇分子降解为黄体酮,再将其降解为脱氢表雄酮、雄烯二酮和睾酮来刺激雄激素的产生。
- 在这个阶段结束时,FD 的颗粒 - 膜复合体具有几乎完整的功能,可以进入晚期滤泡期。
- 晚期卵泡期(第 8-12 天):这一时期的特征是来自 DF 的雌激素升高,在 40 至 50 小时之间达到最大值,之后 FSH 升高,在 LH 的排卵高峰之前。这个排卵前卵泡的平均直径为 15-20 毫米。
Follicular phase and fertility 卵泡期和生育能力
- 最有可能成功受精的时刻是排卵前一天的性交。
- 然而,取决于精子存活率的潜在生育期可以从排卵前 5 天开始。
- 那些在第 14 天后获得的妊娠与排卵晚有关,这是卵泡期持续时间的正常变化,取决于 ETO 的时间。
- 人们认为,30-31 天的月经周期和 5 天的经血长度具有更高的怀孕概率 ,这可能是由于 DF 质量更好、黄体功能良好和最佳子宫内膜容受性。受孕窗口的时刻变化很大。
- 据报道,大量月经周期规律的女性可以在月经周期的第 10 天之前或第 17 天之后进入受孕期。
但是,如果周期短,少于25天,怀孕的可能性似乎很低在临床实践中,为了确定给定周期的生育潜力,使用间接方法,这需要观察生育的三个主要迹象(基础体温、宫颈粘液和子宫颈位置)中的至少一个,称为基于方法关于症状。
有一些试剂盒可以检测 LH 的增加,这种增加发生在排卵前 24-36 小时,称为排卵预测试剂盒 (OPK)。这些基于尿液的排卵测试试剂盒提供标准 OPK、数字 OPK 或高级数字 OPK 版本,但也提供一些基于唾液的排卵测试。
解释基础体温、尿检结果或唾液变化的计算机设备称为生育监测器,有不同的类型:基于尿液的生育监测器、基于汗液的生育监测器和基于唾液的生育监测器。
在辅助生育程序的监测中,首选通过超声检查进行有效的卵泡随访。
在不孕症治疗中,使用促排卵剂增加内源性 FSH 水平或 通过肠胃外给予 FSH 治疗,它设法从闭锁中拯救多个卵泡。
因此,该患者多次排卵的风险较高。
有趣的是,在从闭锁中拯救卵泡时,卵泡禀赋保持不变,因此卵泡不会以加速的方式耗尽。
Follicle types卵泡类型
出生时,女性计数原始卵泡 (PF),每个原始卵泡都被一层颗粒细胞包围,并被滞留在第一次减数分裂的前期。
在青春期,女性的窦卵泡依赖于 FSH。平均而言,这个卵泡需要 14 天才能成熟为排卵前 FD。
它们来源于一个独立于 FSH 的募集过程,主要由抗苗勒管激素 (AMH) 调节,AMH 由早期发育的卵泡颗粒细胞产生,抑制从原始卵泡到初级卵泡的转变。阶段。可以在血清中测量 AMH 水平并用于测量卵泡储备(图 )。
原始卵泡 (PF) 与 FSH 无关。它们的平均寿命为 60-65 天,然后转化为窦前卵泡 (PAF),也独立于 FSH,并被多层颗粒细胞和膜细胞包围。在这个过程中,许多原始卵泡发生闭锁(图 )。
- 由于 5α-还原酶的存在,与雌激素率相比,早期的窦前和窦卵泡产生更多的雄烯二酮和睾酮。
- 5α-还原酶是负责将睾酮转化为二氢睾酮 (DHT) 的酶。一旦睾酮减少了 5α,DHT 就不能被芳香化。
- 随着女性年龄的增长,颗粒细胞的退化降低了抑制素的产生水平。因此,当女性接近更年期时,她的 FSH 水平会升高,这表明她的卵巢储备已经下降。
- 另一方面,围绝经期卵泡质量最差,一半有染色体改变。
- 如前所述,窦前卵泡的发育与 FSH 无关,因此任何超过这一点的卵泡都需要相互作用。
- 促性腺激素的分泌受促性腺激素释放激素 (GnRH)、甾体激素和优势卵泡释放的多种肽的调节。
- 在卵泡液中可以找到的物质有类固醇、垂体激素、血浆蛋白、蛋白多糖和非类固醇的卵巢因子,它们调节卵巢的微环境和颗粒的类固醇生成。
- 胰岛素生长因子 1 和 2(IGF1、IGF2)和表皮生长因子 (EGF) 等生长因子对卵母细胞的发育和成熟起重要作用。与血浆浓度相比,卵泡液中卵巢类固醇的浓度更高。
窦卵泡有两种类型:
大卵泡,直径超过 6 毫米,小卵泡,小于 8 毫米。在大卵泡中,FSH 的浓度更高。
雌激素和孕激素也较高,而催乳素浓度较低。在小卵泡内,与大窦卵泡相比,催乳素和雄激素水平更高。
此外,如前所述,FSH 在早期卵泡期增加,然后开始下降,直到排卵期,除了短暂的排卵前峰值。相反,由于雌激素水平增加的正反馈,LH 在早期卵泡期低,并在卵泡中期开始增加。
为实现 LH 释放的正反馈,血浆雌二醇应大于 200 pg/ml,持续至少 48 小时。促性腺激素在垂体前叶以脉动方式分泌,其频率和脉冲宽度根据月经周期的阶段而变化。
整个正常周期的 LH 脉冲。每 24 小时的脉冲数减少,但每日总分泌量和 LH 半衰期保持稳定。随着周期的进展,分泌间爆发间隔变长,在黄体期非常长,而 LH 的脉冲幅度显示出二分法,具有小波和高波。
在早期卵泡期,LH 的分泌以 60 到 90 分钟的脉冲频率发生,脉冲常数变宽,但脉冲数量在分泌间突发间隔和脉冲幅度上有所变化。在卵泡后期,排卵前,脉搏频率增加并且可能开始变宽。大多数女性在排卵后开始增加 LH 脉搏变宽。
一旦产生月经,由于发育中的卵泡产生的抑制素 B 的逆向营养,FSH 的水平开始下降。
Ovulation 排卵
孵化发生在 LH 峰值后 10-12 小时(图 )。
- LH 的增强是由排卵前卵泡产生的雌二醇显着升高产生的,雌二醇的水平在 200 到 450 pg/mL 之间。
- 启动正反馈所需的雌二醇临界浓度要求优势卵泡的直径达到 > 15 毫米。 LH 增加发生在排卵前 34-36 小时,是非常可靠的排卵预测指标(图 9)。
- LH 的这种增加负责刺激黄体酮和雌二醇合成的颗粒细胞的黄体化。此外,随着第一极小体的释放,LH 增加恢复了卵母细胞的第二次减数分裂和染色体减少。
- 雌二醇水平在 LH 峰值前立即突然下降。这可能是由于调节 LH 来自其自身受体的下调或由于孕酮直接抑制雌二醇合成。
- 孕激素也参与了周期中期FSH增加的刺激
FSH 的这种增加会导致卵母细胞从卵泡连接处释放,从而刺激纤溶酶原激活剂并增加颗粒中的 LH 受体。
导致排卵后下降的确切机制尚不清楚。
LH 减少的原因是雌激素的正向逆向营养丧失和黄体酮的抑制性逆向营养丧失
- 从雌激素高峰到排卵需要 36 小时。从 LH 峰值测得的排卵时间为 12 小时;考虑到尿液检测的时间,从尿液中检测到LH,排卵将在24小时后发生。
- 激素 hCG 与 LH 相似,可作为外源性激素触发排卵,排卵会在给药后 36 小时发生。
- 在排卵期,卵泡内分泌黄体酮和前列腺素,以及蛋白水解酶。这会导致卵泡壁的消化和破裂,从而允许孵化,通常称为排卵
- 蛋白水解酶和前列腺素响应 LH 和孕酮而被激活,并消化卵泡壁中的胶原蛋白,从而导致卵丘 - 卵母细胞复合物的爆炸性释放。
- 前列腺素还可以刺激卵母细胞的释放,刺激卵巢内的平滑肌。
优势卵泡最靠近发生破裂的卵巢表面的点称为“柱头”。
所有机制仍未阐明。前列腺素 E 和 F 以及羟基二十碳四烯酸 (HETE) 的浓度在排卵前的卵泡水平达到最高水平。
前列腺素刺激蛋白水解酶,而 HETE 刺激血管生成和充血。
使用高剂量的前列腺素抑制剂可能会阻碍卵泡破裂,
导致所谓的黄素化未破裂卵泡综合征,可在可育和不育妇女中观察到。因此,应该建议寻求怀孕的女性,尤其是有生育问题的女性,避免摄入前列腺素合成抑制剂和环氧合酶 (COX) 抑制剂,事实上,他们正在研究作为早上服用避孕药的替代品紧急避孕
为了发生排卵,必须提供一系列在促性腺激素激增后开始的复杂分子机制。
(a) 通过卵丘细胞复合体发挥作用的排卵介质,
(b) 通过卵丘复合体的排卵信号会聚协调控制卵母细胞成熟和排卵的机械过程,以及
(c) 其他多种输入,包括内分泌激素、免疫和代谢信号,以及来自卵泡膜、
壁细胞和卵丘颗粒细胞以及卵母细胞本身的卵泡内旁分泌因子。因此,健康和有减数分裂能力的卵母细胞以及主要通过卵丘隔室作用的内分泌、旁分泌、免疫和代谢信号的协调和同步对卵母细胞的成熟、发育和排卵过程施加控制
提示在卵泡破裂 中暗示的机制如图 所示。
建议的卵泡破裂机制。
LH 刺激颗粒细胞 (PR, PGS-2) 中控制基质金属蛋白酶 (MMPs) 激活的基因表达,导致细胞外基质和表面上皮的分解和重塑,从而使卵泡破裂并挤出卵母细胞(排卵)。
Luteal phase 黄体期
- 大多数女性在排卵后这个阶段会持续 14 天。
- 由于称为叶黄素的类胡萝卜素的浓度和脂肪滴的掺入,未随卵母细胞释放的颗粒细胞获得空泡外观和特征性黄色。
- 除了作为一种强大的抗氧化剂外,还没有描述叶黄素的其他功能。
- 黄素化细胞与新形成的膜叶黄素细胞以及周围的基质结合;
- 因此,它起源于分泌黄体酮的暂时性内分泌器官,称为黄体,其主要功能是准备子宫内膜,子宫内膜已经在卵泡期雌激素的作用下增殖,用于受精卵的植入。
- 子宫内膜表达粘附分子,使其能够接受胚泡,并且在排卵后的第 7 天和第 9 天之间,建立了称为着床窗口的最大效率时期;在第 9 天之后,植入是不可能的,这就是为什么它被称为不应期。
- 排卵后 8 或 9 天,在预计着床时,达到最大血管化,基底层溶解,毛细血管侵入颗粒细胞层以响应来自颗粒和膜的血管生成因子的分泌细胞,与血浆黄体酮和雌二醇的最高水平相协调。
- 黄体的存活取决于 LH 的持续刺激,但通过旁分泌-自分泌途径起作用的雌二醇代谢物也会影响血管生成或 LH 介导的事件
- 黄体的功能在黄体期结束时会下降,除非由于最终怀孕而出现绒毛膜促性腺激素。
- 如果没有怀孕,黄体会发生黄体溶解。
- 在雌二醇和前列腺素的作用下,形成一种叫做白体的疤痕组织
如前所述,雌激素水平在月经周期增加和减少两次,在卵泡中期增加,然后在排卵后迅速减少,然后在黄体中期进一步增加,同时血清孕酮和雌激素水平增加。 17α-羟基孕酮,在月经周期结束时全部下降
黄体如何调节类固醇分泌的机制尚不清楚。它可能部分取决于 LH 分泌的模式、其受体的变化或调节类固醇激素产生的酶水平的变化。卵泡期形成的颗粒细胞数量和周围的低密度脂蛋白胆固醇水平也可能在黄体合成类固醇的调节中起作用。
至少有两种类型的黄体细胞,大的和小的。两者都会产生黄体酮,但有所不同。
- 大细胞来自颗粒层,在类固醇生成中更活跃,产生大量黄体酮,虽然它们有许多 LH 受体,但它们不会响应 LH 或 cAMP 提高黄体酮分泌。
- 相反,它们拥有 PGF2a 受体,并通过激活至少两个第二信使来响应这种激素。蛋白激酶 C (PKC) 的激活会降低孕酮的分泌。
- 由于PGF2a与其受体结合,细胞内游离钙浓度增加,这似乎与诱导细胞凋亡和细胞死亡有关。
- 大细胞受其他自分泌和旁分泌因子的影响,例如抑制素、松弛素和催产素(图)。小细胞来源于膜,含有 LH 受体,并通过将黄体酮分泌增加 5-15 倍而对 LH 或 cAMP 作出反应 。
调节小黄体细胞(左)和大黄体细胞(右)。在小黄体细胞中,LH 与其受体的结合激活了第二信使蛋白激酶 A (PKA) 通路,从而刺激了孕酮的合成。在大细胞中,与其受体结合的 LH 不会增加细胞内 cAMP 的浓度,也不会增加孕酮的合成,但 PGF2a 与其受体的结合会激活 PKC,从而抑制孕酮的合成并导致钙的流入,导致到细胞变性。
黄体合成黄体酮对于妊娠的建立和维持至关重要。
- 除了黄体化,即排卵卵泡转化为黄体和黄体退化以允许新的周期外,还有黄体维持和挽救机制以维持妊娠。
- 尽管黄体能够合成少量的自身胆固醇,但人类更喜欢使用循环中的低密度脂蛋白胆固醇来合成类固醇
- 在细胞内,脂质类固醇前体被发现为游离胆固醇。
- 也有酯化胆固醇在粗面内质网内积聚,并以细胞质脂滴或脂蛋白颗粒的形式积聚。
- 这些胆固醇的脂肪酸酯不能代替游离胆固醇作为质膜的结构成分,也不能作为产生类固醇的直接底物。
- 它们被中性胆固醇酯水解酶 (NCEH)(也称为激素敏感性脂肪酶)水解,因为它们的活性在类固醇生成组织中受到 FSH、LH 和 hCG 的严格调节。
- 黄体期孕酮分泌和雌二醇与 LH 分泌脉冲紧密相关(图 )。
- 卵泡期LH分泌的频率和增宽调节了后黄体期的功能,与黄体期LH的功能相一致。
- 垂体 LH 分泌脉冲的频率和加宽会影响黄体期黄体酮和雌二醇的分泌(图 )。
- 在卵泡期或黄体期的任何阶段连续服用 LH 都会缩短黄体的半衰期,就好像 LH 浓度较低或其脉冲减少一样。
- 如果在卵泡期 FSH 水平不足或低,黄体期也会缩短,从而调节较小黄体的发育。
- 排卵后 9-11 天,黄体的功能开始下降。部分阐明了黄体退化(黄体溶解)的机制。
- 前列腺素 F2α 具有黄体溶解作用,通过内皮素 1 的合成抑制类固醇生成并刺激生长因子、肿瘤坏死因子 α (TNFα) 催产素和加压素的释放,并通过自分泌/旁分泌产生促黄体作用机制。
- LH 负向调节其自身受体的能力也可能在黄体期结束时发挥作用;
- 因此,黄体的退化一定是由 LH 受体敏感性的降低引起的,而不是由它的脉动分泌引起的。
- 最后,基质金属蛋白酶也会在黄体溶解中起作用,因此,在黄体酮水平的下降中起作用。
月经
- 在没有怀孕的情况下,由于黄体减少,黄体酮和雌二醇的水平开始下降。黄体酮的下降增加了盘绕程度和螺旋状小动脉的收缩。
- 由于来自浅层、海绵状和致密子宫内膜层的血流量减少,这最终会导致组织缺血。
- 在卵巢类固醇的血清浓度下降后,基质金属蛋白酶通过诱导该粘膜的细胞外基质降解,在人类子宫内膜的月经出血发生中起关键作用 。
- 子宫内膜前列腺素引起子宫平滑肌收缩和退化组织的脱离。
- 由于子宫内膜细胞中溶酶体膜的不稳定性,可能会出现前列腺素的释放。
- 这种影响的程度使得前列腺素合成抑制剂可用于治疗子宫出血过多的女性。
- 月经量由子宫内膜组织的脱落、红细胞、炎症渗出物和蛋白水解酶组成。
- 月经开始两天后,当子宫内膜仍在脱落时,新生长的卵泡产生的雌激素开始刺激子宫内膜表层的再生。
- 生长中的卵泡分泌的雌激素导致血管长期收缩,从而促进在裸露的子宫内膜血管上形成一层薄纱。
- 月经的平均持续时间为 4-6 天,但正常范围可以是 2-8 天。
- 如上所述,出血量平均为 30 毫升,超过 80 毫升视为异常,几年前,国际妇产科联合会提出了一个分类来描述出血异常。
超声检查中的子宫内膜类型
妇科超声中子宫内膜的特征随月经周期的不同而变化,根据月经周期的阶段呈现不同的厚度(图)。
人类类固醇生成的主要底物是低密度脂蛋白胆固醇:
它通过内吞作用结合并以游离胆固醇或酯的形式储存。酯化胆固醇是水解胆固醇酯酶 (CE),并作为游离胆固醇转运至线粒体。
从线粒体外膜传递到内膜,同时存在类固醇生成急性调节蛋白 (StAR)、外周型苯二氮卓受体和内西平。在线粒体中,胆固醇通过细胞色素 P450scc 转化为孕烯醇酮,后者被转运出线粒体,并通过 3b-羟基类固醇脱氢酶 D5、D4 异构酶(3b-HSD)转化为孕酮,该酶存在于平滑内质网(细胞未显示核)
子宫内膜 0 型:
经后:其特征是只能看到细屈光线。它是绝经后、产后或子宫刮除后典型的子宫内膜。大多数绝经后妇女的厚度在 3 至 5 毫米之间,但如果没有意外出血,则可达 8 毫米是正常的。
子宫内膜类型 ,排卵前:
- 三层子宫内膜,指观察三条屈光线。
- 这个阶段对应于增殖或雌激素阶段。
- 在早期卵泡期,子宫内膜的厚度在3-4mm之间,而在接近排卵期,子宫内膜的厚度可达9-11mm。
2 型子宫内膜,排卵后:
- 在这个阶段,孕激素使已经增殖的子宫内膜成熟,尤其是在其腺体和血管结构中,使子宫内膜增厚。
- 超声图像变得更白,因为它包含更多的水和糖原。
- 这层折射代表了接近黄体期末期的大部分子宫内膜。
子宫内膜3型,经前期:
此阶段仅有一条大屈光线,对应分泌后期。
月经周期的内分泌调节
- 当性腺轴成熟时,视前区的神经元和下丘脑的漏斗状核和弓状核以搏动方式每 60-90 分钟向垂体门静脉系统分泌 GnRh。
- 当性腺轴成熟时,视前区的神经元和下丘脑的漏斗状核和弓状核以搏动方式每 60-90 分钟向垂体门静脉系统分泌 GnRh。
- 一般来说,雌激素在下丘脑和腺垂体两个水平上敏感和反调节 FSH,受抑制素 A 和 B 等其他因素的选择性调节。
- LH 对正反馈敏感,而在卵泡后期和在黄体期,但当周期结束时雌激素水平下降时,反馈变为负面。
- 最近的证据表明,在雌激素良好的晚期卵泡期使用黄体酮并不能阻止 LH 激增,这一点非常重要,因为它不会干扰排卵 。
- 相对而言,在早期卵泡期和黄体期雌二醇水平低,会降低 Kisspeptin 的表达,从而降低 GnRH 脉冲的幅度 。
- 另一方面,黄体酮会增加强啡肽的表达,从而降低kisspeptin的表达。
- 这些变化与黄体期 GnRH 脉冲频率较低有关。
- 其他刺激 GnRH 脉动分泌的调节剂是谷氨酸盐和去甲肾上腺素,而 GABA 和内源性阿片类药物会抑制它。
- 神经激肽 B 和强啡肽神经肽在弓状/漏斗核中以自突触方式起作用,因此神经激肽 B (NKB) 表达的增加刺激 GnRH 的分泌,从而刺激 GnRH 的分泌,同时强啡肽 (Dyn ) 表达通过抑制 GnRH 的搏动来减少 Kisspeptin 的分泌,该系统被称为 KNDy 。
- 在月经周期开始时,雌二醇水平较低,FSH 水平略有升高。
- 该比率设法募集卵泡,并且在这种情况下,由于 FD 的增强,不仅雌二醇增加,而且抑制素 A 增加,这会导致卵泡期 FSH 持续下降。
- FSH 浓度在 FD 确定的那天达到最高水平,然后在卵泡期缓慢下降,从第 5 天到第 13 天,达到最低点,然后在排卵前达到峰值(图 )。
- 有时雌二醇水平会触发 FSH 和 LH 的峰值,从而产生排卵。
- 随着黄体期的提前,抑制素 A、雌二醇和孕酮随着激活素 A 的增加而下降。 FSH 在从黄体期过渡到下一个卵泡期的过程中增加,从月经前 4 天开始,在这个阶段,抑制素B 在卵泡募集期间增加。
卵泡分泌的激活素 A 浓度在黄体期后半段增加 (图 ),在卵泡期开始时减少,在卵泡期早期增加,然后在卵泡中期增加与雌二醇和抑制素 A 平行(图 )。
经阴道超声检查子宫内膜的类型。根据子宫肌层-子宫内膜和子宫内膜-子宫内膜界面的外观、质地和功能层的厚度,将子宫内膜分为四种类型(0、1、2和3)。 0型:光滑,细如铅笔线;类型1:具有等回声或低回声功能层的三层结构; 2型:也是三层,但肌层-子宫内膜界面比1型厚;类型3:回声图像粗大均匀。子宫内膜的类型与月经周期的日期相关。超声在第 0 天被定义为卵泡破裂的那天。 0 型通常在第 -11 天、月经期间和月经后立即发现。在中间卵泡期直到第 +2 天观察到 1 型。在排卵日后观察到 2 型和 3 型。子宫内膜在排卵前期增加更多厚度(平均 +5.5 毫米),而在黄体期,平均增加 2.6 毫米。
- 组成的方案显示了女性 CL = 黄体黄体期黄体事件、卵泡事件和激素; DF = 优势卵泡; WEM1–3 = 周期中的波浪紧急情况 1、2 或 3;浅灰色的卵泡波表示黄体期或早期卵泡期的主波(DF选择)的低频,在2或3波的女性中。
- 卵泡期雌二醇的升高在排卵期 DF 出现后开始,在选择 DF 后变得更快,并且在每个周期有 2 次和 3 次卵泡波的女性中发生得更早。
- 排卵后,雌二醇浓度增加到黄体中期(排卵后第 7-9 天)然后下降,这是由于黄体雌二醇分泌所致,不受次要或主要无排卵波的影响。
- 在老年女性中,FSH 更高,即使在最低点,并且在黄体期早期出现增加。
- 一组卵泡的招募很早就开始了,但 DF 的选择会改变,可以提前或延迟。
- 结果是周期的可变性以可变的卵泡期为代价,称为“滞后期”,在 ETO 产生时结束 。
- ETO 是雌二醇明显升高的时间,这标志着 FD 的选择。
- 如果没有达到能够排卵的 FD,女性可以在没有建立黄体的情况下经历高雌激素状态,因此在子宫内膜水平上,该周期是激素单相的。
- 这是解释影响约三分之一围绝经期女性的单相雌激素过多症的病理生理学基础(图)。
围绝经期的可变性取决于滞后期,即延迟的招募过程。- 慢性负能量失衡会降低 LH 的搏动性,导致 FD 闭锁,从而导致无排卵和闭经。
- 体重减轻与 LH 脉冲减少有关,这会产生功能性、可逆的下丘脑闭经。
- 相反,周期不规则的青少年或患有多囊卵巢综合征的女性的 LH 搏动增加,也与无排卵有关,但这里不存在 DF 的选择。
结论
人类生殖依赖于卵巢内分泌和旁分泌信号系统的完整性,其中招募的卵泡已达到分化水平,使它们对另一个遥远而重要的参与者(下丘脑轴)的内分泌控制敏感垂体。
一旦形成优势卵泡,其产生的雌二醇和抑制素 B 循环水平的升高将调节 FSH 水平,一方面允许其他卵泡闭锁,另一方面,它们将促进LH 激增,这是触发排卵所必需的。
孵化后,来自新排卵的卵子遗弃的卵泡床上的周围膜和颗粒细胞相互作用产生黄体,该黄体保留足够的类固醇生成特性,以调节子宫内膜所需的浓度产生黄体酮,直到受精卵着床.如果未发生妊娠,则自黄体期结束后,促性腺激素变化已准备好允许卵泡募集期的发展。
作为一个如此复杂的过程,依赖于如此多的变量并受到如此多的行为、反应和干扰,月经周期的顺序在不太广泛的可变性范围内是非常可预测的。
一般来说,每个周期的持续时间标准(25-35 天)与排卵异常(如多囊卵巢综合征)女性接受的排卵推定标准一致。
对机制的详细理解有助于提高临床管理的效率,当它旨在帮助获得怀孕时,以及在目标是避孕时避免它,或纠正可能由排卵障碍引起的出血异常伴有黄体功能不全。
还有很多方面需要研究。
推荐阅读:
-end-
更多卵巢早衰相关知识,可关注我的新书:《逆转AMH值全方位攻略书》
索书方式仅限知乎平台内私信

文章被以下专栏收录